질병위증도가 상대적으로 큰 약제도...국가별 약제 가격 최소 28%~388% 차
에지티닙(Axitinib), 月약값 1만1891달러-NHB점수 고작 2.7점
니볼루맙(Livolumab),月약값 1만2227달러-NHB점수 63.2점
카보젠티닙(Cabozantinib),1만3703달러-NHB점수 48.1점 '대조 보여'
이대호 교수, '약제 급여 등재후 평가 선정과 방법'발제
 |
| ▲이대호 교수가 제공한 사후 평가 관리 대상 약제 |
등재 약제 중 사후관리시스템상 평가 대상 품목은 임상유효성.비용효과성이 상대적으로 불확실한 약제, 재정영향.질병위증도가 상대적으로 큰 약제 등이며 이들 약제에 대해 재평가가 이뤄져 추후 급여 탈락여부가 결정되어질 전망이다.
서울아산병원 이대호 교수는 최근 중구 프레스센터서 열린 건강보험공단 주최 '의약품 등재후 임상적 자료 등을 활용한 평가 및 관리방안'이란 공청회에서 '약제 급여 등재후 평가 선정과 방법'이란 발제를 통해 이같이 밝혔다.
통계적 의미 있는 임상 결과를 보면 138개 무작위 대조군 임상시험 중 31%(43개) 임상만이 ESMO에서 정한 의미있는 임상적 유용성 기준에 합당했다. 전체 277개 출판된 임상에서 살펴보면 15%에 불과했다는 것이다.
또 ASCO(美임상종양학회)의 항암신약‘가치 프레임워크’에 따르면 임상시험 데이터를 바탕으로 기존 표준 치료에 비해 항암 신약으로부터 기대할 수 있는 부가적 효과를 나타내는 순 건강 이득 점수(NHB)를 계산해 보면 에지티닙(Axitinib)의 경우 월 약값이 1만1891달러이며 NHB점수는 고작 2.7점에 불과한 반면 니볼루맙(Livolumab)은 월 약값이 1만2227달러, NHB점수는 63.2점, 카보젠티닙(Cabozantinib)은 월 약값이 1만3703달러, NHB점수는 48.1점으로 나타나 대조를 보였다.
그는 "美FDA 승인 38개 약제 중 의미있는 임상적 유용성 보인 약제는 이런 임상 유용성 점수와 약제 가격과 상관관계를 보이지 못했다"며 등재후 사후 평가 관리가 필요함을 밝혔다.
그래서 "영국에서는 다소 제도가 다르긴 하지만 사후평가를 개시했다.급여를 줄 것이냐, 퇴출시킬 것이냐에 판단을 위해 약제는 매년 또는 2년마다 평가를 진행한다"며 10년전에 급여제도 개혁을 감행한 결과다.
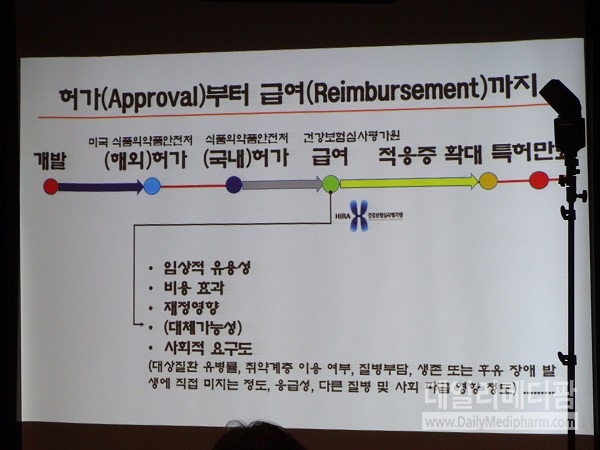 |
| ▲허가 이후 급여에 이르기까지 평가 대상 조건들. |
하지만 "우리나라는 사후 평가 제도가 없어 급여 진입하면 끝이다. 뺄수도 없고 아예 안들어 오면 들일 방법이 전무하다. 중간에 평가할 도구 조차 없다"며 "임상결과와 진료현장과 다른 대표적인 약제가 이레사다. 이 약제는 지난 2004년에 급여 적용했는데, 아직까지 퇴출시키지 못하고 있다. 아스트라제네카 측에서는 약값은 다 뽑았을 것이다. 이제 나가라고 하면 '네' 하고 나갈 것이다. 특허 만료돼 제네릭이 쏟아져 나오기 시작했기 때문"이라고 지적했다.
그래서 "급여를 주면 약제를 정확하게 평가해야만 해당 약제의 잇점을 평가할수 있고 그 약제에 대해 적절한 가격을 배정할수 있다"고 강조하고 "늦어지면 늦어질수록 다국적 제약사는 돈을 다 벌어간 이후가 될 것이다. 그럼 어느 시점에 시작하는게 좋겠느냐, 우리나라는 2016년부터 면역항암제 허가가 시작됐고 2년의 데이터 나올수 있어 추후 평가가 적절한 시점"이라고 강조했다.
다만 "모든 약제를 할 것이냐, 그 비용이 만만치않다. 임상 3상 하는게 3천억원이 소요되고 실제 신약 개발에 평균 3조가 투입되는데, 첫 마케팅 서베리언 비용이 15%다. 국가가 부담할 것이냐, 제약사가 부담할 것이냐, 이 시점에서는 건강보험이 을로 전환된다. 쉽지 않다. 그래서 약제를 선택해야 한다"고 주문했다.
우선 평가 대상은 임상적 유효성이 상대적으로 불확실한 약제 즉 위험분담제 대상약제, 조건부 허가/급여 약제, ESMO MCBS<4, ASCO Value Frame<60일 경우 -비용효과성이 불분명한 약제 즉 경제성평가 수행 결과 ICER값이 큰 약제(현행 중증질환 임계값 약 2GDP), 경제성 평가 미수행 약제, -재정영향이 상대적 큰 약제 연간보험 재정소요>100억, 연간 1인단 약제비요>2GDP 등 -질병위증도 큰 약제 즉 4대 중증질환, 사회적 임상/비용/재정영향 등 문제 제기된 약제 등이다.
이 교수는 "암환자 약값의 95%를 정부가 부담하는 상황에서 페이어의 가치를 고려해야 하며 메타분석의 최근 연구 결과를 보면 상당수는 믿을수 없었다. 엉터리 자료도 많았다"며 "또 메타분석후 의미있는 자료가 나오더라도 별 효용성이 없다. 치료법이 상당수 시간이 지났기 때문에 최신치료와 맞지 않는다"고 밝혔다.
 |
| ▲이필리무맙 약제 임상유용성 결과 |
또 "우리나라에서는 약제 급여 등재시 임상적 유용성, 비용효과성, 재정영향, 사회적 요구도 등을 꼽는데 이를 메타분석이나 문헌적 고찰로 그 근거를 삼아야 하는데 쉽지 않다"며 "어떤 한 질환에 재정을 투입하게 되면 다른 부분의 재정을 방해할수도 있다"고 우려했다.
지난 2015년 12월 의료 접근성 관련 연구 논문에 따르면 한국을 비롯 상위 10개 국가의 접근성을 보면 암 관련 접근성은 여전히 낮다. 그래서 암 관련 낮은 접근성은 우리만의 문제가 아닌 전세계적인 추세다.
사례로 면역항암제 '이필리무맙' 치료력이 없는 악성흑색종에서 펨브로주맙 10mg/kg 투입시 평균 생존기간은 5,5개월이었다. 美FDA가 급여 줄때 임상성 유용성이 있다고 판단해서 줬을까, 아니면 비용효과성이 있다고 해서 급여됐을까. 생각해 봐야 한다는 것이다.
또 "美FDA에서 적용한 기준이 우리나라에 맞는지, 국가 허가 내 줄때 근거 수준과 임상 유용성이 맞는지"가 우려스럽다고 밝히고 "전세계 항암치료를 위해 쓴 돈이 100조(2013~2014년), 2013년에는 130조를 넘어섰다. 3년새 25%나 는 셈이다. 다 신약때문에 그래프가 치솟은 것이다. 우리 사회가 감당해 내야 하는 것이냐, 급여 등재된 약제가 비용효과성이 있는지, 우리 모두 재정을 감당해 낼수 있을지, 깊이 고려해 보고 가야 한다"고 의문을 던졌다.
전세계적으로 암 치료에 대한 사회적 비용이 감당해 낼수 없을 정도로 커지고 있기 때문이다.
한편 미국과 그외 국가에서 최근 항암제 비용에 가장 큰 영향을 주는 약제 급여 영역이 면역항암제다. 25% 증가하는데 면역항암에 약 2개가 기여한 비율이 리볼루맙(옵디보)과 펨브로리주맙(키트루다)군이 5%다. 25%의 급여 지출 중 5%를 넘게 이 두 약제가 차지했다.
한편 실제 각 국가별 약제 가격은 최소 28%~388%까지 차이가 나는 것으로 나타났다.
한정렬 기자 jrh05@hanmail.net